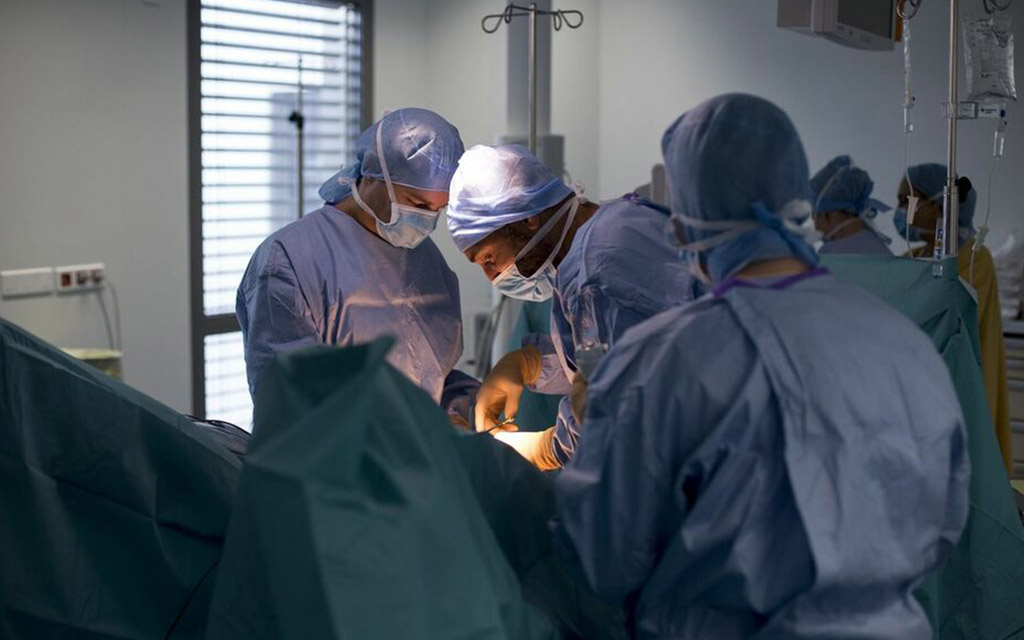
Pour la première fois en France, une femme de 34 ans, née sans utérus, a pu bénéficier d'une greffe d'utérus, grâce à un don de sa mère, a annoncé ce jeudi l'hôpital Foch de Suresnes (Hauts-de-Seine). Cette première médicale française a eu lieu dimanche 31 mars.
Ce type de greffe est déjà pratiquée en Suède où huit enfants sont nés en bonne santé depuis 2014. C'est d'ailleurs avec des équipes suédoises que les médecins de Foch préparaient depuis des années la première greffe française, pour laquelle ils ont reçu l'autorisation en juin 2018 pour effectuer un prélèvement sur donneuse vivante.
A la différence de la naissance très médiatisée en décembre 2018 au Brésil d' un bébé issu d'une greffe d'utérus sur donneuse décédée, les greffes effectuées en Suède et ce dimanche en France le sont sur une femme en bonne santé, la mère ou la sœur de la receveuse dans la plupart des cas. À Foch, elle a été réalisée avec l'utérus de la mère de la receveuse par l'équipe du professeur Jean-Marc Ayoubi, chef de service de gynécologie obstétrique et médecine de la reproduction de l'hôpital Foch.
Les deux femmes « vont bien »
La patiente greffée est née sans utérus à cause d'une maladie congénitale rare, le syndrome de Mayer-Rokitansky-Küster-Hauser (MRKH), qui touche une femme sur 4500 à la naissance. La donneuse est donc sa mère, une femme ménopausée de 57 ans.
Les deux femmes, dont les identités n'ont pas été dévoilées, « vont bien », a assuré le chirurgien. « La patiente transplantée n'est pas encore enceinte et le transfert d'embryons préalablement congelés pourrait se faire dans dix mois », dit-il. Dans les autres cas à l'international, « cela s'est fait entre six et douze mois ».
En France, deux équipes ont reçu l'autorisation de l'agence nationale de sécurité du médicament (ANSM) pour réaliser des greffes utérines. L'équipe du Pr Jean-Marc Ayoubi, qui travaille en collaboration avec l'équipe suédoise du Pr Brännström, a obtenu une autorisation pour dix greffes utérines sur des femmes atteintes du syndrome MRKH à partir de donneuses vivantes. Et une équipe du CHU de Limoges a quant à elle obtenu la validation d'un essai clinique sur des donneuses en état de mort cérébrale.
Les transplantations d'utérus sont destinées aux femmes souffrant d'une absence congénitale de cet organe (syndrome MKRH), ou celles ayant dû subir une ablation chirurgicale. Pour obtenir une grossesse, une greffe d'utérus doit être précédée d'une Fécondation In Vitro (FIV) avec congélation des embryons avec les ovocytes de la femme greffée ou ceux d'une donneuse. Le 8 mars dernier à Paris, le Pr Jean-Marc Ayoubi expliquait lors des journées internationales GynFoch dédiées aux dernières avancées médicales liées à la procréation, les raisons pour lesquelles son établissement avait obtenu les autorisations pour cette première française : « Nous avons à Foch l'expérience des greffes cardiaque, rénale et pulmonaire. Nous avons une maternité et l'expérience des cancers féminins. Et nous avons ouvert depuis deux ans à Foch un service de PMA réalisant 1250 à 1300 ponctions de FIV par an. ».
13 ans de recherche
Le prélèvement de l'utérus sur la mère donneuse a été réalisé par chirurgie robotique. Le Pr Ayoubi l'avait annoncé le 8 mars dernier. « Nous avons participé en Suède aux greffes d'utérus avec prélèvements effectués grâce à la chirurgie robotique, expliquait le chef de service de Foch, Nous avons déjà réalisé cinq prélèvements par chirurgie robotique avant notre première greffe ». Cette technologie présente un avantage important et une sécurité supplémentaire pour la donneuse, avait-il ajouté. La chirurgie robotique permet de réduire le temps d'intervention sur la donneuse, de 10 heures avec une opération « classique » à 6 ou 7 heures.